斜视与弱视的基础知识
概 述
5.了解斜视与弱视的治疗史。
根据年龄确定不同儿童视力检查方法。由于婴幼儿很难配合视力检查,所以检查时定性比定量更为重要,判断两只眼的视力是否存在差别比获得每眼的准确视力更有价值。如果发现婴幼儿两眼视力存在差别,即提示可能存在弱视。对隐性眼球震颤患者(双眼注视时无眼球震颤,遮盖一眼后出现眼球震颤)检查视力时,因遮盖一眼后可诱发眼球震颤,用常规方法遮盖一眼检查的视力低于生活视力,应尽量在不引起眼球震颤的情况下检查。有代偿头位的眼球震颤患者检查视力时,应允许患者在其代偿头位上检查其最佳视力。
药物麻痹睫状肌后的屈光检查可以获得准确的屈光度数。我国初诊儿童普遍采用1%阿托品眼膏散瞳。近年来国外采用1%环戊通滴眼剂作为睫状肌麻痹剂,既可充分麻痹睫状肌,又能缩短散瞳持续时间。
望诊时先排除假性斜视,大度数的阳性Kappa角易误诊为外斜视,而阴性Kappa角和内眦赘皮易误诊为内斜视。如果确定存在斜视,则进一步观察斜视是恒定性的还是间歇性的,是双眼交替的还是单侧的,斜视角是变化的还是稳定的。要检查是否伴有上睑下垂,是否有异常头位。观察每只眼的注视质量和双眼同时注视的情况。有震颤样运动则表明注视不稳定和视力不良。
交替遮盖回答了有无眼位偏斜倾向。遮盖去遮盖回答了眼位偏斜倾向属于显斜视还是隐斜视。交替遮盖比遮盖去遮盖破坏融合更充分,所查的结果含显斜视和隐斜视两种成分,而遮盖去遮盖法检查的结果仅含显斜视成分。
六、 斜视角检查
2.三棱镜加角膜映光法):患者注视一个点光源,三棱镜置于斜视眼前,尖端指向眼位偏斜的方向,逐渐增加度数至角膜反光点位于瞳孔中央,所需三棱镜度数即为斜视偏斜度。
3.三棱镜加遮盖试验:该法为比较精确的斜视角定量检查法,可以在任意注视方向和任意距离使用。
4.同视机法:用同时知觉画片检查斜视度,检查时一眼注视画片中心,检查者把对侧眼镜筒调整到被查眼反光点位于瞳孔中央处,在刻度盘上可以直接读取斜视度数。此检查结果为他觉斜视角(客观斜视角)。通过对各诊断眼位斜视角的定量检查,可以分析判断麻痹性斜视的受累肌肉,有助于诊断和手术设计。
七、眼球运动功能检查
1.单眼运动检查:检查时遮盖一眼,另一眼追踪向各注视方向移动的视标,如发现任何眼球运动的减弱,则提示向该方向运动的肌肉力量不足,或存在限制因素。
单眼运动正常的标志为:内转时瞳孔内缘到达上下泪小点连线,外转时角膜外缘到达外眦角,上转时角膜下缘到达内外眦连线,下转时角膜上缘到达内外眦连线。
2.双眼运动检查
(1)双眼同向运动:单眼运动不能显示眼外肌运动功能不足时,用双眼同向运动检查。根据配偶肌定律,可以发现相对功能不足的肌肉和相对亢进的配偶肌。检查时,令双眼分别注视各诊断眼位的视标,根据斜视角的变化判断受累肌。如一内斜视患者单眼运动检查未发现异常,双眼同向运动检查发现向左注视时斜视角明显增大,与这个方向运动相关的肌肉为左眼外直肌和右眼内直肌,外直肌功能不足造成内斜度数加大,则提示该患者左眼外直肌麻痹。
(2)双眼异向运动:双眼异向运动包括集合和分开运动,临床上多检查集合功能。
集合(辐辏):集合是很强的自主性运动,同时含有非自主性成分,在眼外肌功能检查中具有重要意义。集合近点检查:被检查者注视正前方一个可以引起调节的视标,视标逐渐向鼻根部移近,至患者出现复视或一眼偏离集合位,此集合崩溃点称为集合近点,正常值为7cm。随年龄增长,集合近点逐渐后退。
3.娃娃头试验:为鉴别外转运动限制真伪的方法。将患儿的头突然转向外转“受限”的对侧,观察外转能否到达正常位置,如外转到位则说明外转“受限”不存在。如外转不能到位,则提示存在运动限制。
4.牵拉试验:主要用于鉴别眼球运动障碍系机械性限制还是源于神经肌肉麻痹。
5.Parks三步法:用于在垂直斜视中鉴别原发麻痹肌为一眼上斜肌还是另一眼上直肌。三个步骤是递进的排除法。第一步,先确定上斜视是右眼还是左眼。如果右眼上斜视,则提示右眼的下转肌(上斜肌或下直肌)不全麻痹,或左眼上转肌(上直肌或下斜肌)不全麻痹。第二步,分析是向右侧注视时垂直偏斜大,还是向左侧注视时垂直偏斜大。如果是向左侧注视时垂直偏斜大,则提示麻痹肌可能为右眼上斜肌或左眼上直肌。第三步,做歪头试验,令头转向高位眼侧(右侧)时,垂直偏斜增大,即歪头试验阳性,则原发麻痹肌为右眼上斜肌。如果歪头试验为阴性,则原发麻痹肌为左眼上直肌。
八、 感觉功能检查
1.抑制检查:患者有明显斜视而无复视主诉,是判断单眼抑制的最简便方法,其他检查方法包括Worth四点灯试验,Bagolini线状镜检查等。
2.融合储备力检查:主要方法为红色滤光片加三棱镜法,即在斜视患者的单眼前加红色滤光片,双眼同时注视点光源,患者可看到一个红灯和一个白灯,在单眼上加三棱镜,至红灯和白灯融合,出现单一的粉红色影像,说明有潜在的融合储备力。继续增加三棱镜度数,受检者仍能看成一个粉红色物像,至又出现一个红灯和一个白灯,由两个物像重合至再次出现两个物像所用的三棱镜度数即为受检者的融合范围(融合储备力)。
3.立体视检查:立体视的检查包括随机点立体图和非随机点立体图两类。水平视差是产生立体视的基础。患者戴偏振光镜或红绿眼镜,观察特殊印制的图片(具有水平视差),对立体视进行定量检查。正常值为40~60秒弧。非随机点立体图存在单眼线索,假阳性率较高。国际上常用的检查图有Titmus立体图和TNO立体图,我国科学家编制的随机点立体图有颜少明版、郑竺英版和金贵昌版立体图。
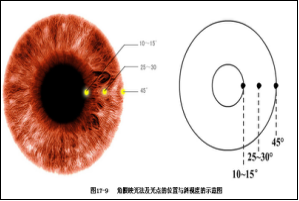
4.复视像检查 受检者右眼前放红色镜片,注视1m远处的灯光,若有复视,则见一红色灯光和一白色灯光;若见粉红色单一灯光,则表示无复视。然后分别检查各诊断眼位,距离中心约20o。患者的头及脸保持正位,不得转动
复视像的分析步骤:①首先确定复视像性质,是水平的还是垂直的、是交叉的还是同侧的。②寻找复视像偏离最大的方向。③周边物像属于麻痹眼。水平复视周边物像在水平方向确定,垂直复视周边物像在第三眼位垂直方向确定。
儿童斜视治疗的主要目标是恢复双眼视觉功能,首先应消除斜视造成的感觉缺陷,包括脱抑制、治疗弱视,两眼视力平衡或经治疗达到平衡后,则运用非手术的或手术的方法矫正斜视。
一、 治疗时机
斜视和弱视一经确诊即应开始治疗。研究表明,2岁左右早期矫正斜视预后较好,年龄越大,感觉异常的恢复越困难。外斜视即使在年龄较大时手术,也有恢复双眼视觉功能的机会。但是,发病早的内斜视如果未能在5岁前双眼视觉发育尚未完成时矫正眼位,则几乎不能恢复双眼视觉功能。
二、 非手术治疗
斜视的非手术治疗包括:治疗可能存在的弱视、斜视的光学矫正、药物治疗和视能矫正训练。
(一)弱视的治疗:精确的配镜和对单眼弱视患者的优势眼的遮盖是弱视治疗的两个基本手段。
(二)光学治疗
1.框架眼镜:轻微的屈光不正不需要矫正,如果内斜视患者有明显的远视,内斜视的部分或全部原因是由远视引起,应给予全矫处方矫正。
2.三棱镜:对有复视的斜视患者,配戴三棱镜使两眼视轴平行,可以消除复视。
(三)药物治疗
1.散瞳剂和缩瞳剂:用阿托品散瞳可以矫正或部分矫正屈光性调节性内斜视。点缩瞳剂可以形成药物性近视,减弱中枢性调节,对矫正高AC/A型调节性内斜视有效。
2.A型肉毒素:A型肉毒素具有化学去神经作用。在肌电图监视下将其注射于麻痹肌的拮抗肌内,在药物作用期间,由于药物的神经毒性作用,使肌肉暂时性麻痹,重建了麻痹肌和拮抗肌之间的平衡,能够达到减小或消除斜视的效果。该药已通过美国FDA认证,主要应用于中小度数内外斜视(<40PD)、术后残余斜视,急性麻痹性斜视(特别是第Ⅵ颅神经麻痹),周期性内斜视,活动期甲状腺相关性眼病等。
(四)视能矫正训练:视能矫正师在眼科医师的指导下完成双眼视觉与眼球运动相关的各项检查,指导患者进行弱视和双眼视功能训练,可以补充和巩固手术效果。
三、手术治疗
(一)手术治疗的方法
1.肌肉减弱术:包括直肌后徙术、直肌悬吊术、直肌后固定术、直肌边缘切开术、下斜肌后徙术、下斜肌切断术、下斜肌部分切除术、上斜肌断腱术,上斜肌肌腱延长术等。
2.肌肉加强术:包括直肌缩短术、直肌肌腱前徙术、上斜肌矢状移位术、下斜肌转位术、直肌肌腱连结术、上下直肌移位术、上斜肌折叠术等。
3.水平肌肉垂直移位术:用于矫正无明显斜肌异常的A型或V型水平斜视。
(二)手术肌肉的选择:多种因素决定手术肌肉的选择。首先是第一眼位的斜视度,同时应参考视远和视近时斜视度的差别。内直肌对视近斜视角的矫正作用更大,外直肌对视远斜视角的矫正作用更大。对视近内斜视较大的患者,应行双眼内直肌减弱术。外斜视视远明显时,应行双眼外直肌减弱术。对视近视远斜视角相同的斜视,双侧直肌减弱与单眼后徙加缩短手术效果相同。需要提醒的是,单眼同次手术不能超过两条直肌。
手术仅能起到机械性矫正眼位的作用,其他多种因素如肌肉的性质、与周围组织的关系、不同的神经冲动等,决定了相同的肌肉相同的手术量可能产生不同的矫正结果。因此获得满意的手术效果,可能需要不止一次手术。
(三)调整缝线:调整缝线是为提高斜视手术成功率而设计的方法,既可用于直肌的后徙术,也可用于直肌的缩短术及上斜肌手术。术中,肌肉被滑结固定于眼表,在患者麻醉复苏后,眼内点入表面麻醉剂,通过遮盖试验调整缝线松紧。多数患者能配合调整缝线,但少年儿童不适合于局麻下调整缝线。
一、 概 述
弱视的患病率为2%~4%,为视觉发育相关性疾病,所以了解视觉发育对弱视的诊断、治疗及预防有重要意义。
1.弱视:是视觉发育期内由于异常视觉经验(单眼斜视、屈光参差、高度屈光不正以及形觉剥夺)引起的单眼或双眼最佳矫正视力下降,眼部检查无器质性病变。
2.儿童视觉发育:儿童视力是逐步发育成熟的,儿童视觉发育的关键期为0~3岁,敏感期为0~12岁,双眼视觉发育6~8岁成熟。不同的发育阶段不仅视力有差别,不同检查方法检出的视力正常值也不同。从不同阶段视力发育的标志,可以看出在弱视诊断时应注意年龄因素。
不同阶段视力发育的标志
|
年龄 |
视力发育标志 |
|
0~2岁 |
出现瞳孔反应/偶见注视和追随现象/出现冲动性扫视样运动/眼位:向外偏斜多见,向内偏斜少见 |
|
2~6个月 |
注视性质为中心注视,出现追随现象/存在精确的双眼平滑追随运动/单眼追随运动不对称/眼位:极少有向外偏斜,无向内偏斜 |
|
6个月~2岁 |
注视性质为中心注视,可有准确的平滑追随运动/眼位:正位 |
|
3~5岁 |
20/40,Snellen视力表两眼视力相差不超过两行 |
|
>5岁 |
20/30,Snellen视力表两眼视力相差不超过两行 |
4.弱视的筛查与预防:国外以人群为基础的随机对照研究,发现加强筛查组(在出生后~37个月间筛查5次)弱视患病率低于对照组(在37个月筛查1次),分别为0.6%和1.8%,差异有显著性;加强组较差眼平均视力优于对照组,3岁前到眼科门诊治疗弱视的比例高于对照组(48%和13%),这些数据有力支持了早期强化筛查可以降低弱视的患病率和减轻弱视的程度。
二、分 类
1.斜视性弱视:发生在单眼性斜视,双眼交替性斜视不形成斜视性弱视。由于眼位偏斜后引起异常的双眼相互作用,斜视眼的黄斑中心凹接受的不同物像(混淆视)受到抑制,导致斜视眼最佳矫正视力下降。
2.屈光参差性弱视:由于两眼的屈光参差较大,黄斑形成的物像大小及清晰度不等,屈光度较大的一眼存在形觉剥夺,导致发生屈光参差性弱视。两眼球镜相差1.5DS,柱镜相差1.0DC即可以使屈光度较高一眼形成弱视。
3.屈光不正性弱视:多发生于未戴过屈光矫正眼镜的高度屈光不正患者。主要见于高度远视或散光,常为双侧性,两眼最佳矫正视力相等或相近。一般认为远视≥5.00DS,散光≥2.00DC,近视≥10DS会增加产生弱视的危险性。
4.形觉剥夺性弱视:多发生在有屈光间质混浊的儿童(如先天性白内障、角膜混浊),完全性上睑下垂,医源性眼睑缝合或遮盖等情况。由于形觉刺激不足,剥夺了黄斑形成清晰物像的机会而形成弱视。剥夺性弱视可为单侧或双侧,单侧较双侧更为严重。形觉剥夺性弱视形成所需要的时间比形成斜视性弱视、屈光不正及屈光参差性弱视的时间要短。婴幼儿即便短暂地遮盖单眼也可能引起剥夺性弱视,有研究表明,7天不恰当的单眼遮盖就可以形成不可逆的弱视。应该在视觉发育关键期避免不恰当的单眼遮盖。
三、弱视的发病机制
弱视的发病机制极为复杂,von Noorden将自己和其他实验室的研究成果总结后,从临床上对弱视发病机制以两种理论来解释:双眼异常的相互作用和形觉剥夺。
不同病因导致弱视发生的机制
|
病因 |
双眼异常的相互作用 |
形觉剥夺 |
|
斜视 |
+ |
- |
1.视力检查:
2.屈光状态检查:睫状肌麻痹后进行检影验光以获得准确的屈光度数。
3.注视性质检查:直接检眼镜下中心凹反射位于0~1环为中心注视,2~3环为旁中心凹注视,4~5环为黄斑注视,5环外为周边注视。
4.电生理检查:视觉诱发电位(VEP)包括图形视觉诱发电位(P-VEP)和闪光视觉诱发电位(F-VEP),主要用于判断视神经和视觉传导通路疾患,弱视眼表现为图形视觉诱发电位P100波潜伏期延长、振幅下降。婴幼儿可用F-VEP检查。
五、弱视的治疗
一旦确诊为弱视,应立即治疗,否则年龄超过视觉发育的敏感期,弱视治疗将变得非常困难。弱视的疗效与治疗时机有关,发病越早,治疗越晚,疗效越差。治疗弱视的基本策略为精确的配镜和对优势眼的遮盖。
1.消除病因:矫正屈光不正,早期治疗先天性白内障或先天性完全性上睑下垂等。
2.遮盖治疗:常规遮盖治疗即遮盖优势眼,强迫弱视眼使用已有200余年历史,迄今仍为最为有效的治疗单眼弱视的方法。用遮盖法治疗时,须密切观察被遮盖眼视力的变化,避免被遮盖眼发生遮盖性弱视。
复诊时间根据患儿年龄确定,年龄越小,复诊间隔时间越短。1岁儿童复查间隔为1周,2岁儿童复查间隔为2周,4岁儿童复查间隔才能为1个月。因为弱视治疗易反复,双眼视力平衡后,要逐步减少遮盖时间慢慢停止遮盖治疗,以使疗效巩固。
3.光学药物疗法(压抑疗法)
4.其他治疗:后像疗法、红色滤光片(波长640nm)法、海丁格刷也是弱视治疗的有效方法,主要适于旁中心注视者。视刺激疗法(CAM)对中心凹注视、屈光不正性弱视效果较好,可作为遮盖疗法的辅助治疗,以缩短疗程。
5.综合疗法:
对于中心注视性弱视,采取常规遮盖疗法,或压抑疗法,联合视刺激疗法(CAM)、辅助精细训练;
对于旁中心注视性弱视,可先采取后像、红色滤光片或海丁格刷刺激转变注视性质,待转为中心注视后,再按中心注视性弱视治疗。也可直接常规遮盖。